Vous avez mal depuis des mois, parfois des années. Puis un matin, quelque chose change. La douleur s’est tue — une heure, deux heures, peut-être une matinée entière. Vous attendez qu’elle revienne. Et là, sans crier gare, une émotion inattendue surgit : la peur.
Non pas la peur de la douleur. La peur que ça dure. La peur de perdre ce répit. La peur que le retour de la douleur — inévitable, vous en êtes convaincu — ne prouve définitivement que rien ne changera jamais.
C’est la peur de la rechute. Et elle est beaucoup plus fréquente qu’on ne le croit.
Deux peurs bien distinctes en douleur chronique
La kinésiophobie : un rappel
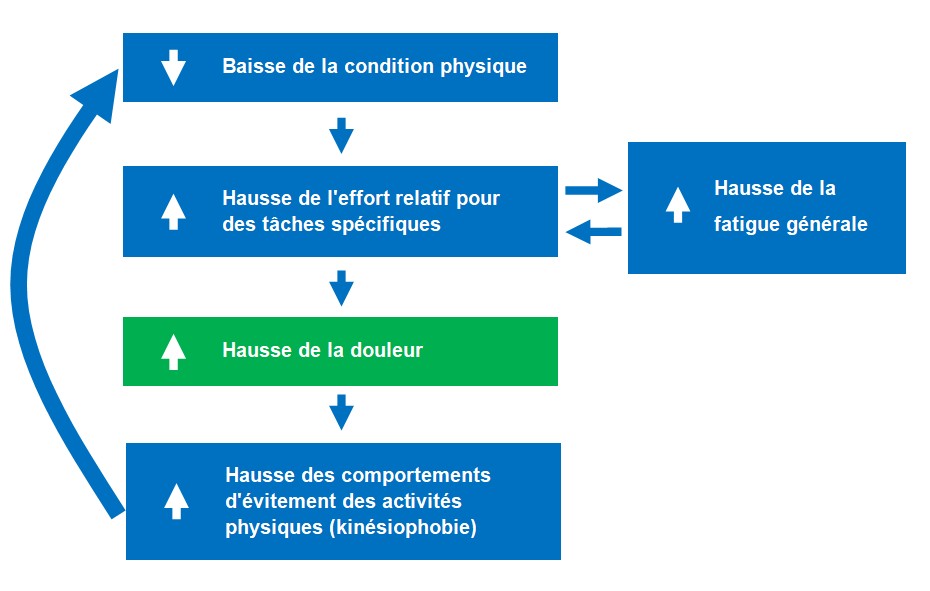
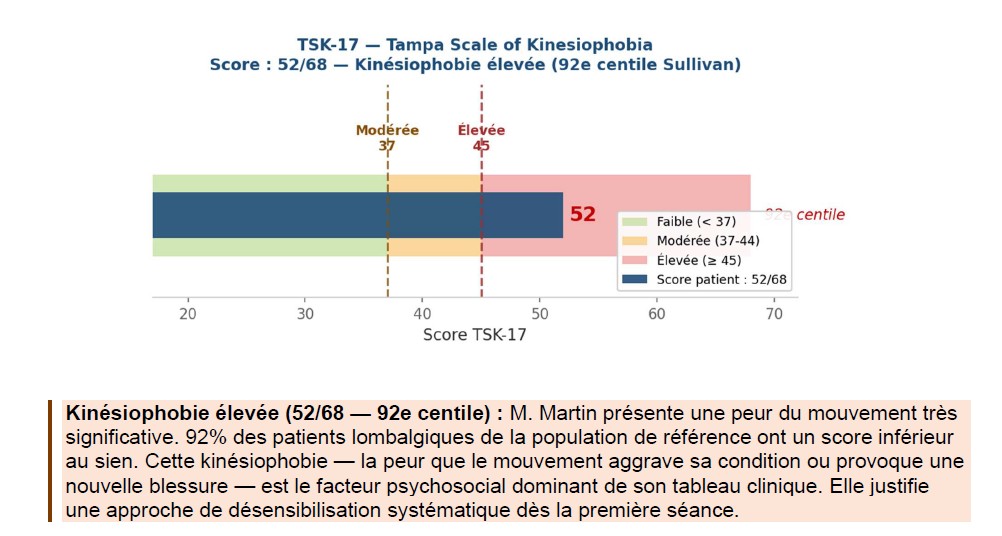
Vous connaissez déjà ce phénomène : la peur du mouvement génère l’évitement, qui accélère le déconditionnement, qui augmente l’effort relatif pour les mêmes tâches, qui amplifie la douleur — qui renforce la peur. Le cercle vicieux de l’hypokinésie algogène. La solution : désensibilisation systématique par l’exposition graduelle sous le PID (point d’inflexion de la douleur, soit le seuil à partir duquel la douleur commence à augmenter durant l’effort).
La peur de la rechute : la peur du mieux
Le deuxième type est moins connu, moins décrit dans la littérature, et pourtant tout aussi paralysant : la peur de la rechute. C’est celle que ressentaient les participants de mon groupe.
Elle apparaît précisément au moment où les choses commencent à aller mieux. Paradoxalement, ce sont les premières fenêtres de non-douleur qui déclenchent cette peur. La plupart des patients attribuent ces épisodes au hasard plutôt qu’à un signe réel d’amélioration clinique. Et ils craignent que le retour de la douleur ne soit qu’une question de temps — confirmant ainsi, dans leur esprit, que rien ne peut vraiment changer.
C’est une forme subtile de catastrophisation : anticiper le pire au moment même où le corps commence à envoyer des signaux positifs.
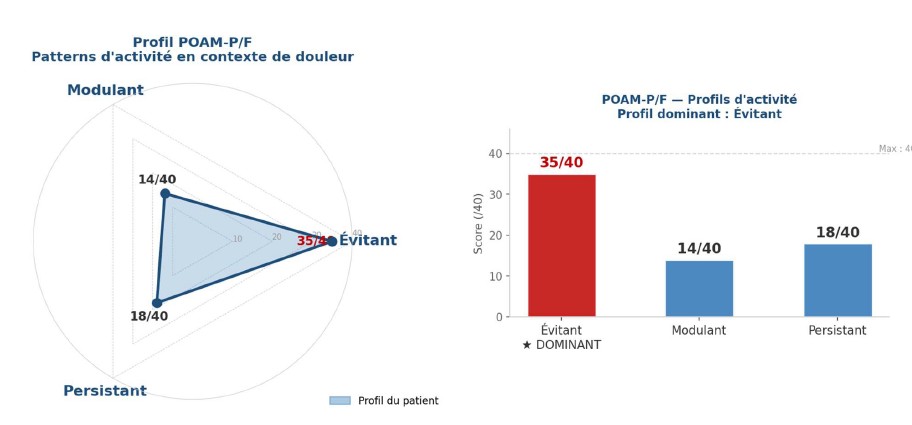
Ce profil est l’un des plus fréquents que je rencontre en clinique. Des gens qui ont fait les bons efforts, qui commencent à récolter les premiers résultats — et qui sabotent inconsciemment leur progression par peur de perdre ce qu’ils viennent de gagner. Ou, à l’inverse, qui en font trop dès que la douleur lâche, et qui rechutent. Dans les deux cas, ce n’est pas un manque de volonté. C’est un manque d’encadrement.
Comprendre ce qui se passe neurologiquement
La désensibilisation du système nerveux central n’est pas linéaire. Elle se produit par étapes, sous forme de fenêtres de non-douleur qui apparaissent d’abord brièvement, puis s’allongent. Entre ces fenêtres, la douleur peut revenir — parfois presque à son niveau habituel. C’est normal. Ce n’est pas une rechute. C’est l’oscillation naturelle d’un système nerveux central qui est en train de se recalibrer.
Lorsque le programme est bien dosé — constamment sous le PID (point d’inflexion) — il active les systèmes inhibiteurs endogènes (CIDN) et produit une analgésie induite par l’exercice (EIA). Ce processus de désensibilisation progressive génère inévitablement ces oscillations. Le patient qui ne le sait pas les vit comme des échecs. Celui qui le comprend — et qui est bien encadré — les traverse comme des étapes attendues.
Il y a cependant un piège classique. Certains patients, portés par l’euphorie des premières fenêtres de non-douleur, font l’erreur inverse : ils en profitent pour en faire trop. Ils dépassent leur PID (point d’inflexion), convaincus que la douleur est enfin derrière eux. C’est le pattern que j’appelle le boom-bust — la montée trop rapide, suivie de l’effondrement inévitable.
Figure 1 : Le boom-bust — dépasser le PID durant une fenêtre de non-douleur provoque une flambée douloureuse qui peut ramener le patient à la case départ.
La fenêtre de non-douleur n’est pas une autorisation de tout reprendre. C’est une invitation à progresser — graduellement, sous le PID (point d’inflexion). C’est précisément pour naviguer ces moments critiques que le programme ALGO a été conçu : chaque progression y est dosée, individualisée, et guidée par le PID propre à chaque patient — pas par la bonne volonté du moment.
La solution : se prescrire le symptôme
La solution repose sur un concept que mon collègue le Dr Sylvain Gervais m’a enseigné il y a de nombreuses années : se prescrire le symptôme.
Se prescrire le symptôme signifie : au lieu de redouter le retour de la douleur, l’anticiper délibérément et l’inscrire dans son script mental comme faisant partie intégrante du processus de réadaptation.
Concrètement :
1. S’attendre au retour de la douleur — et le planifier
Ce n’est pas du pessimisme. C’est de la lucidité thérapeutique. La douleur reviendra. Ce n’est pas un échec — c’est une étape attendue. Le patient qui le sait est équipé pour la traverser sans panique. Celui qui espère la douleur disparue pour toujours sera effondré à la première récidive. Dans le programme ALGO, cette réalité est expliquée dès le départ — avant même que les premières fenêtres n’apparaissent — de sorte que le patient ne soit jamais pris par surprise.
2. Utiliser chaque fenêtre comme terrain d’apprentissage
Lorsque la douleur revient après une fenêtre de non-douleur, l’objectif est d’apprendre à continuer à vaquer aux activités quotidiennes en restant dans les limites du PID (point d’inflexion). Chaque épisode traversé sans catastrophisme est une victoire neurologique : le système nerveux apprend que la douleur n’est pas un danger existentiel. C’est la désensibilisation en action — pas dans un bureau, mais dans la vraie vie, au quotidien.
3. Mesurer ce qui compte vraiment : la fréquence et la durée des fenêtres
Je recommande à mes patients de tenir un journal de fenêtres : chaque fois qu’une fenêtre de non-douleur survient, on note sa durée. Semaine après semaine, les chiffres parlent d’eux-mêmes — et prouvent objectivement que la désensibilisation progresse. Ce sont ces données qui transforment une expérience anxiogène en source de motivation. Dans ALGO, ce suivi est intégré au programme : les progrès sont objectivés, documentés, et utilisés pour ajuster la progression en temps réel.
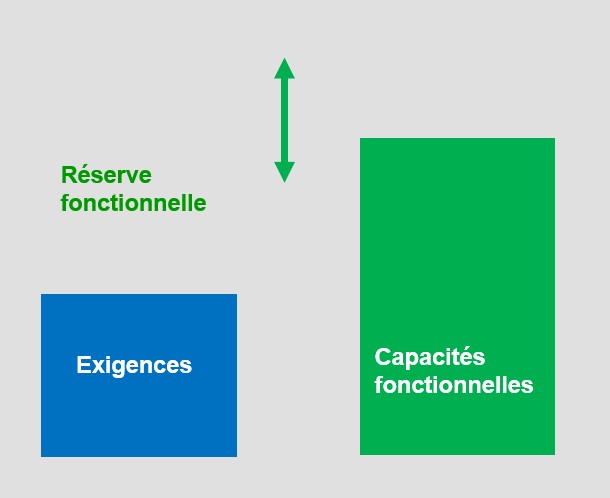
La réserve fonctionnelle : l’objectif à long terme
Au-delà des fenêtres de non-douleur, le programme vise un objectif encore plus fondamental : augmenter la réserve fonctionnelle — c’est-à-dire l’écart entre ce que votre corps est capable de faire et ce que vos activités quotidiennes lui demandent réellement.
Figure 2 : Plus les capacités fonctionnelles dépassent les exigences des activités quotidiennes, plus la réserve fonctionnelle est grande — et plus le patient est protégé contre les rechutes.
Plus cet écart est grand, moins chaque tâche du quotidien — marcher, se lever, porter — demande d’effort relatif à votre corps. Et moins elle génère de douleur. Mais surtout : plus la réserve est grande, plus vous pouvez traverser une mauvaise journée, une période de stress, un imprévu physique — sans vous effondrer. Parce que vous avez de la marge.
C’est là que réside la vraie protection contre la rechute : non pas l’absence de douleur, mais une capacité physique suffisamment élevée pour que le retour temporaire de la douleur ne vous ramène pas à la case départ. Augmenter cette réserve fonctionnelle est l’objectif central du programme ALGO — et c’est ce qui distingue une réadaptation bien dosée d’un simple retour à l’activité improvisé.
En résumé
La peur de la rechute est une réponse normale et prévisible à l’amélioration clinique. Le retour temporaire de la douleur après une fenêtre de non-douleur n’est pas une rechute — c’est un bruit de fond normal dans un processus de désensibilisation qui progresse.
Se prescrire le symptôme, mesurer les fenêtres, continuer à bouger sous le PID (point d’inflexion) : voilà les trois piliers pour traverser cette étape. Et pour ceux qui veulent traverser ces étapes avec un encadrement structuré, individualisé et fondé sur les données probantes — c’est exactement ce que le programme ALGO offre.
Lexique
PID — point d’inflexion de la douleur Seuil à partir duquel la douleur commence à augmenter durant l’effort. Paramètre de charge prioritaire dans tout programme de réadaptation en douleur chronique. Supérieur aux séries, répétitions, durée ou charge utilisée.
Hypokinésie algogène Augmentation de la douleur causée par le déconditionnement physique. Moins on bouge, moins on est capable de bouger, plus ça fait mal.
Boom-bust Pattern d’activité caractérisé par des périodes de suractivité (souvent lors des fenêtres de non-douleur) suivies d’effondrements douloureux. L’un des pièges les plus fréquents en douleur chronique.
Réserve fonctionnelle Écart entre la capacité physique maximale et les exigences des activités quotidiennes. Plus elle est grande, plus le patient est résilient face aux rechutes.
Catastrophisation Tendance cognitive à anticiper le pire scénario possible face à la douleur. Prédicteur psychologique majeur de la chronicisation et de l’incapacité.